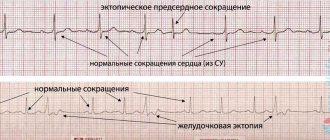
Для того чтобы синхронизировать сокращения отделов сердца, в них проходят проводящие пути. Они представлены особым видом клеток-пейсмекеров, отличающихся от остальных кардиомиоцитов. Их функция заключается в образовании и передаче нервных импульсов по миокарду для осуществления сокращения сердца. Если в какой-нибудь части происходит сбой, то у человека возникают различные нарушения ритма.
Механизм существования человека
Человек как работающий многофункциональный механизм. Он может выполнять много действий: есть, пить, ходить, сидеть, смотреть в окно — этот перечень может быть нескончаемым. За все вышеперечисленное отвечают системы жизнедеятельности организма. Каждый орган выполняет определенную функцию, заменить его другим невозможно. Все очень просто: наши глаза отвечают за зрительное восприятие, уши — за слуховое, желудок несет ответственность за пищеварение, легкие — за дыхание, головной мозг — за умственные и прочие операции, селезенка и печенка — за процессы пищеварения и транспорт пищи в организме и т. д.
Все органы важны и взаимосвязаны между собой. Даже без одного наш организм не сможет полноценно работать, а мы, соответственно, будем подвержены заболеваниям. В современном мире можно легко определить, здоров человек или нет. Про болезнь у человека говорит цвет кожи, состояние зубов, усталость, истощение и т. д. Поэтому каждый из нас должен заботиться о своем здоровье, а именно о правильной работе внутренних органов.
Сердце — жизненно важный орган
Сердце — орган кровообращения, который транспортирует кровь по сосудам. Оно способно перекачивать 4-5 литров крови в минуту. Но это не окончательная цифра, она может достигать отметки 30 литров. Исходя из данных исследований, вес сердца примерно 300 г, ширина — 7-10 см, длина — 12-13 см. Есть мнение, что если сжать кулак, то его окружность будет отвечать размерам сердца. Но все это относительно и зависит от индивидуальных особенностей организма, ритма жизни.
Сердце — это орган, который участвует в транспортировке питательных веществ кровью через сосуды к мозгу и другим органам. И пока оно работает без отклонений, наш организм не испытывает трудностей в жизнедеятельности.
Но не стоит забывать, что этот орган не вечен и может выйти из строя и потребует срочного восстановления. Проблемы с сердцем могут появиться из-за наследственности, влияния внутренней среды, злоупотребления алкоголем и курением, частых стрессов и недосыпания, а также других негативных факторов. Лучшей профилактикой будут занятия спортом и правильный рацион питания.
ВОЛОКНА СЕТИ ПУРКИНЬЕ
Конечные разветвления правой и левой ножек пучка Гиса связываются анастомозами с обширной сетью клеток Пуркинье, расположенных субэндокардиально в обоих желудочках. Клетки Пуркинье представляют собой видоизмененные клетки миокарда, которые непосредственно связываются с сократительным миокардом желудочков. Электрический импульс, поступающий по внутрижелудочковым проводящим путям, достигает клеток сети Пуркинье и отсюда переходит непосредственно к сократительным клеткам желудочков, вызывая сокращение миокарда.
Нервные волокна блуждающего нерва не доходят до сети волокон Пуркинье в желудочках. Клетки сети волокон Пуркинье питаются кровью из капиллярной сети артерий соответствующего района миокарда.
Структура сердца
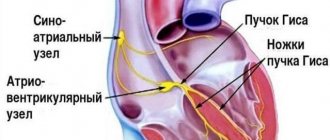
Сердце состоит из четырех камер, разделенных специальными перегородками. Две камеры – это левое и правое предсердие. В правом предсердии расположен синусно-предсердный узел. Другие две камеры — левый и правый желудочки. Правая сторона сердца, куда входит правые предсердие и желудочек, отвечает за венозную кровь, а левая, где расположены левые предсердие и желудочек, за артериальную.
Между предсердиями и желудочками находится клапан, который не пускает кровь в обратную сторону. Также в сердце имеются полые вены, которые входят в правое предсердие, и легочные вены — в левое предсердие.
Заболевания, связанные с атриовентрикулярным узлом
Блокада атриовентрикулярного узла
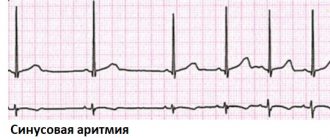
Наиболее распространенным атриовентрикулярным расстройством является AV-блокада. Это сердечная аритмия, развивающаяся из-за запаздывающей или прерванной передачи сигналов через атриовентрикулярный узел. Часто блокада остается незамеченной и в таких случаях обычно определяют соответствие блокаде первой степени. Однако тяжелая AV-блокада заставляет сердце биться очень медленно. Это явление вызывает так называемую брадикардию, которая иногда переходит во временную остановку сердца со всеми вытекающими последствиями. Для лечения таких состояний обычно используется кардиостимулятор, который стабилизирует нарушенную передачу импульсов. При таком серьезном нарушении работы АВ-узла говорят о AV-блокаде третьей степени.
Блокада AV-узла может быть диагностирована с помощью ЭКГ, где она выражается в удлиненном интервале PQ, в зависимости от степени тяжести. Врожденные АВ-блокады встречаются чрезвычайно редко, но могут определяться как часть другой врожденной болезни сердца. Большинство AV-блокад являются приобретенными. Они обычно возникают в результате дегенеративных изменений сердца. Например, воспаление или инфекция сердечной мышцы могут способствовать образованию блокады. Больные с этим заболеванием сначала лечатся медикаментозно для устранения аритмии. При ухудшении состояния больным с блокадой AV-узла 2 и 3 степени обычно имплантируется кардиостимулятор, поскольку медикаментозная терапия считается ненадежной при выраженных симптомах.
Видео: АВ блокады и ее степени на ЭКГ (атривентрикулярные блокады)
Ускоренная проводимость между предсердиями и желудочками
Противоположностью AV-блокаде является ускоренная проводимость между предсердиями и желудочками. Это явление нередко определяется на фоне синдрома Вольфа-Паркинсона-Уайта. При этой сердечной аритмии обычно определяется один или несколько дополнительных путей проведения, сообщающих желудочки и предсердия в обход АВ-узла. Ускоренная передача обычно проявляется значительным увеличением пульса, также при ней может определяться тахикардия, то есть учащенное биение сердца.
В большинстве случаев тахикардия может регулироваться самим пациентом. Например, сердцебиение и ритм сердца немного останавливаются при задержке воздуха на выдохе. Кроме того, врач обычно назначает пациентам с тахикардией соответствующие препараты по типу аджмалина. В отличие от замедленной передачи возбуждения синусового узла, хирургическая имплантация кардиостимулятора при ускоренной проводимости и тахикардии в большинстве случаев не проводится.
Атриовентрикулярная узловая ре-ентри тахикардия
Может возникать внезапно и сопровождаться увеличением нормальных сердечных сокращений между патологическими. Симптомы могут длиться от нескольких минут до нескольких дней, а некоторые больные вообще не отмечают никаких признаков.
Ре-ентри тахикардия становится проблемой, когда она возникает часто и длительно продолжается, особенно на фоне других повреждений сердца.
Основными признаками болезни является:
- Трепетание в груди
- Частое сердцебиение
- Сбивчивое дыхание
- Головокружения
- Потение
- Тяжесть в шее
- Обморок или предобморочное состояние
Самые распространенные типы ре-ентри тахикардии:
- Атриовентрикулярная узловая ре-ентри тахикардия (AVNRT). Встречается у мужчин и женщин любого возраста, хотя чаще наблюдается у молодых женщин.
- Атриовентрикулярная возвратно-поступательная тахикардия (AVRT). Является вторым по встречаемости типом ре-ентри тахикардии. Чаще всего диагностируется у молодых людей.
В лечении клинически выраженной патологии в начале используют консервативное лечение. При этом очень важно принимать любые антиаритмические препараты точно так, как это предписано доктором, чтобы свести к минимуму осложнения. Если лекарства не помогают, используют катетерную абляцию. В ходе этой процедуры врач направляет один или несколько катетеров через кровеносные сосуды к сердцу. Электроды на кончиках катетера могут воздействовать на ткани теплом, экстремально низкими температурами или радиочастотной энергией. Это позволяет повредить небольшой участок миокарда и создать электрический блок вдоль пути, который являлся причиной аритмии.
Иногда лечение ре-ентри тахикардии основывается на использовании небольшого имплантируемого прибора, называемого кардиостимулятором, который генерирует электрические импульсы, стимулирующие сердце биться в нормальном ритме. Кардиостимулятор располагается под кожей в районе ключицы во время незначительного хирургического вмешательства. Изолированный провод направляется от устройства к сердцу, где он закрепляется на постоянное время.
Кистозная опухоль атриовентрикулярного узла
Первичные кардиальные опухоли являются редкими заболевания, определяемыми с частотой от 0,0017% до 0,03% от общего количества.
Кистозная опухоль атриовентрикулярного (AV) узла, также известна как мезотелиома AV-узла, является доброкачественной врожденной опухолью, которая расположена в треугольнике Коха в AV-узловой области межпредсердной перегородки сердца.
AV-узловая область образуется во время эмбрионального слияния, при нарушении которого ткани преобразоваться в подобную опухоль. Исследования показали, что у 10% людей с кистозной опухолью AV-узла также имеются дефекты развития средней линии вдоль центральной оси вертикального тела (1,9), что указывает на генетический дефект, связанный с миграцией эмбриологических тканей и с неблагоприятной наследственностью. Было высказано предположение, что, в отличие от настоящего новообразования, это, скорее всего, результат дилатации кистозных пространств, а не клеточной репликации. В дополнение отсутствуют митозы этой опухоли
Поскольку имплантация кардиостимулятора не предотвращает внезапную смерть у больных с этой опухолью, чаще всего проводится хирургическое вмешательство. Существуют различные способы иссечения области поражения, однако из-за редкости кистозной опухоли AV-узла в сочетании со сложностью диагностики поражения методы хирургической резекции и терапевтические концепции до конца не стандартизированы. Например, остается спорным вопрос, должно ли поражение полностью или частично удаляться от основания межпредсердной перегородки.
Прогноз при кистозной опухоли AV-узла благоприятен при ранней диагностики с последующим оперативным и полным хирургическим удалением патологического образования. Случаи внезапной сердечной смерти показали, что эта опухоль связана с фатальной сердечной дисритмией и частичной / полной блокадой сердца. Таким образом, несмотря на то, что опухоль доброкачественна, большинству больным ставиться окончательный диагноз после вскрытия. Дополнительно стоит указать, что размер опухоли, по-видимому, не связан с симптомами летальной аритмией или внезапной смертью.
Где находится
Сегодня мы рассмотрим более детально одну из его составляющих — синусно-предсердный узел. Это только название страшное.
Его еще называют синоатриальный, синусный узел, узел Киса — Флека. Синусно-предсердный узел расположен в правом предсердии, куда впадает верхняя полая вена. Это объясняет, зачем мы ранее рассматривали структуру органа.
Синусно-предсердный узел сердца – это узел, представляющий собой скопление мышечной ткани. Длина такого узла, как правило, от 1 до 20 мм, а ширина — от 3 до 5 мм. В строение синусно-предсердного узла входят клетки двух видов: те, которые возбуждают электрические импульсы для работы сердца, и те, что отвечают за проведение возникших стимулов от узла к предсердиям.
Внешняя оболочка этих клеток (мембрана) характеризуется большой проницаемостью для ионов натрия. Наличие ионов натрия приводит к возникновению определенных действий в клетках, которые находятся рядом, это так называемая волна возбуждения. Толчки возбуждения проходят по сердечным мышцам и провоцируют их сокращение.
Основная функция синусного узла — возбуждение электрических импульсов. Импульсы, возникшие в узле, приводят к возбуждению и сокращению сердца. При нормальной работе это составляет 60-80 имп/мин.
Синусно-предсердный узел по многим показателям часто называют водителем ритма сердца, так как в нем берет начало волна возбуждения, которая, в свою очередь, провоцирует следующую.
Сокращение распространяется по стенкам предсердия со скоростью 1 м/с. Данная информация дает возможность понять, как работает узел и где его местоположение.
ПРАВАЯ И ЛЕВАЯ НОЖКИ ПУЧКА ГИСА
Пучок Гиса в нижней части, названной бифуркацией, разделяется на две ножки — правую и левую, которые идут субэндокардиально или интракардиально по соответствующей стороне межжелудочковой перегородки. Правая ножка представляет собой длинный, тонкий, хорошо обособленный пучок, состоящий из множества волокон, имеющих незначительные проксимальные разветвления или без таковых. В дистальной части правая ножка пучка Гиса выходит из межжелудочковой перегородки и достигает передней сосочковой мышцы правого желудочка, где разветвляется и связывается анастомозами с волокнами сети Пуркинье.
Несмотря на усиленные морфологические изучения, проводимые в последние годы, структура левой ножки пучка Гиса остается невыясненной. Существуют две основные схемы строения левой ножки пучка Гиса. Согласно первой схеме (Rosenbaum и сотр.), левая ножка еще с самого начала делится на две ветви — переднюю и заднюю. Передняя ветвь — относительно более длинная и тонкая — достигает основания передней сосочковой мышцы и разветвляется в передне-верхней части левого желудочка. Задняя ветвь — относительно короткая и толстая — достигает основания задней сосочковой мышцы левого желудочка. Таким образом внутрижелудочковая проводниковая система представлена тремя проводящими путями, названными Rosenbaum и сотр. фасцикулами, — правой ножкой, передней ветвью и задней ветвью левой ножки пучка Гиса. Множество электрофизиологических исследований поддерживают мнение о трехпучковой (трифасцикулярной) внутрижелудочковой проводниковой системе.
По второй схеме (James и сотр.) считается, что в отличие от правой ножки, левая не представляет собой обособленного пучка. Левая ножка еще в самом начале, отходя от пучка Гиса, разделяется на множество варьирующих по числу и толщине волокон, которые веерообразно разветвляются субэндокардиально по левой стороне межжелудочковой перегородки. Два из множества разветвлений образуют более обособленные пучки — один, расположенный спереди, — в направлении передней, а другой сзади — в направлении задней сосочковой мышцы.
Как левая, так и правая ножка пучка Гиса, подобно межузловым путям предсердий, составлены из двух видов клеток — клеток Пуркинье и клеток, очень похожих на клетки сократительного миокарда. Большая часть правой и передние две трети левой ножки кровоснабжаются септальными веточками левой передней нисходящей артерии. Задняя треть левой ножки питается септальными веточками задней нисходящей артерии. Существует множество транссептальных анастомозов между септальными веточками передней нисходящей венечной артерии и веточками задней нисходящей венечной артерии (James). Волокна блуждающего нерва доходят до обеих ножек пучка Гиса, однако в проводниковых путях желудочков нет ганглиев этого нерва.
Проводящая система сердца
Синусно-предсердный узел (на латыни nódus sinuatriális) имеет большое значение в жизнедеятельности организма. Так ли важен он на самом деле, как мы о нем говорим? Ответ прост, ведь сердце является насосом для нашего организма, который качает кровь по венам и артериям. Этот насос работает только благодаря сокращениям в органе. Это возможно благодаря проводящей системе сердца.
Неотъемлемыми и очень важными составляющими этой системы выступают два компонента: узел Киса — Флека и узел Ашоффа — Тавара.
Описание атриовентрикулярного узла
Определение “атриовентрикулярный узел” походит от латинского: atrium — вход, ventriculus — маленький живот. Синонимы: узел AV (АВ-узел), узел Ашоффа-Тавара, атриовентрикулярный узел.
В 1906 году Сунао Тавара (1873-1952), молодой японский анатом, работающий под руководством Людвига Ашоффа в Марбурге, Германия, опубликовал “Систему переноса импульсов в сердце млекопитающих», в которой описывается его трехлетний гистологический поиск. Тавара обнаружил “сложный узловой” (атриовентрикулярный (AV) узел) участок на проксимальном конце расхождения проводящих волокон. Он пришел к выводу, что это было началом электропроводящей системы, которая распространялась от АВ-узла через пучок Гиса, разделенного на правую и левую ветви и заканчивающегося волокнами Пуркинье. Тавара был первым, кто понял, что волокна Пуркинье содержат ткань, которая быстро доставляет импульсы к вершине желудочка, так что их сжатие распространяется от вершины сердца к его основанию.
Атриовентрикулярный узел, или AV-узел, является вторичным центром проводящей системы сердца (узел второго порядка), участвующим в комплексной регуляции частоты сердечных сокращений.
- Анатомия
AV-узел представляет собой мышечную структуру в треугольнике Коха, расположенную в области правого предсердия около предсердной перегородки. На макроскопическом уровне трудно выделяется. Расположен на стыке с желудочками и регулирует передачу импульсов через непроводящий кардиальный скелет в нижние камеры сердца. Узел расположен на вершине пучка Гиса. Вероятно, контролируется симпатическими и парасимпатическими системами, которые участвуют в комплексной регуляции сердечного ритма. Обычно он снабжается кровью из атриовентрикулярной узловой ветви, отходящей от правой коронарной артерии.
Таким образом, атриовентрикулярный узел является единственной электрической связью между предсердиями и ниже расположенными сердечными камерами.
- Гистология
Атриовентрикулярный узел состоит из специфических сердечных клеток (кардиомиоцитов), которые частично связаны с соединительной тканью кардиального скелета. В отличие от рабочих мышц сердца, узловые клетки отчасти лишены миофибрилл и митохондрий.
- Физиология
AV-узел является вторичным центром стимуляции сердца. Обычно он получает деполяризацию, распространяемую через рабочие мышцы предсердий, и перенаправляет их в желудочки после секундной задержки. Период времени для этого перехода называется временем атриовентрикулярной проводимости (AV-время), соответствующее на ЭКГ интервалу PQ. Задержка возбуждения в AV-узле необходима для обеспечения скоординированного и упорядоченного сокращения предсердий и желудочков. Систола предсердий осуществляется немного раньше, чем желудочковая систола, что необходимо для полноценного наполнения нижних отделов сердца.
Дополнительно AV-узел действует как частотный фильтр. В физиологических условиях он не проводит сигналов больше определенной частоты из-за рефрактерного периода деполяризованных клеток сердечной мышцы. В результате даже при трепетании предсердий, когда ЧСС атриумов увеличивается до 300 уд/мин и выше, к желудочкам доходит намного меньше сигналов, поэтому они сокращаются в допустимых пределах.
- Патофизиология
В случае сбоя работы синусового узла, AV-узел может принимать функцию первичного генератора ритма и контролировать частоту сердечных сокращений от 40 до 60 / мин.
Чрезмерное временное отставание импульсной проводимости через AV-узел или отказ проводимости могут привести к AV-блокаде, которая делится на три стадии клинической выраженности. Иногда определяется ускоренная передача электрических импульсов, тогда отмечается тахикардия и учащенный пульс, в основном присутствующие в контексте синдрома Вольфа-Паркинсона-Уайта.
История происхождения терминов
История происхождения терминов начинается с XIX столетия. Начало XX века знаменито своими морфологическими исследованиями сердца, которые вошли в науку и историю. В 1806 году С. Тавара открыл атриовентрикулярный узел. Его назвали в честь ученого. Занимались изучением этого вопроса А. Кис и М. Флек, они точно описали синусный узел. Вскоре они доказали, что этот узел является основным, можно сказать, незаменимым генератором сердечных импульсов.
Немаловажным было и то, что, если синоатриальный узел лишится своих функций, генератором ритма автоматически становится антриовентрикулярный узел. Таким образом, эти узлы взаимодополняют друг друга в случае нарушения функций одного из них.
МЕЖУЗЛОВЫЕ ПУТИ
Электрофизиологическими и анатомическими исследованиями в последнее десятилетие было доказано наличие трех специализированных проводниковых путей в предсердиях, связывающих синусовый с атриовентрикулярным узлом: передний, средний и задний межузловые пути (James, Takayasu, Merideth и Titus). Эти пути образованы клетками Пуркинье и клетками, очень похожими на клетки сократительного предсердного миокарда, нервными клетками и ганглиями блуждающего нерва (James).
Передний межузловой путь делится на две ветви — первая из них идет к левому предсердию и называется пучком Бахманна, а вторая спускается вниз и кпереди по межпредсердной перегородке и достигает верхней части атриовентрикулярного узла.
Средний межузловой путь, известный под названием пучок Венкебаха, начинается от синусового узла, проходит позади верхней полой вены, спускается вниз по задней части межпредсердной перегородки и, анастомозируя с волокнами переднего межузлового пути, достигает атриовентрикулярного узла.
Задний межузловой путь, названный пучком Тореля, отходит от синусового узла, идет вниз и кзади, проходит непосредственно над коронарным синусом и достигает задней части атриовентрикулярного узла. Пучок Тореля самый длинный из всех трех межузловых путей.
Все три межузловые пути анастомозируют между собой недалеко от верхней части атриовентрикулярного узла и связываются с ним. В некоторых случаях от анастомоза межузловых путей отходят волокна, которые обходят атриовентрикулярный узел и сразу достигают его нижней части, или же доходят до того места, где он переходит в начальную часть пучка Гиса.
Проблемы и патологии
Все органы организма могут подвергаться развитию различных патологий. От этого никто не застрахован. Сердце — один из органов, который страдает чаще всего. И конечно же, есть проблемы и в работе узлов проводящей системы сердца. Стоит с большой осторожностью относиться к данным расстройствам, так как они могут нарушить работу проводящей системы сердца, что приведет к негативным последствиям. Данные проблемы приводят к:
- Частичной блокаде. В этом случае импульс проводится медленно.
- Полной блокаде, когда импульс вообще отсутствует.
Такие блокады могут возникнуть на разных участках цельной системы. К примеру, это может быть синусовая блокада — участок нарушений и отклонений именно в этом узле, предсердно-желудочковая блокада — непосредственно на участке этого узла и т. д. То есть место возникновения блокады считается названием.
Мы уже знаем, что если синусно-предсердный узел работает плохо, то это влечет за собою дисфункцию остальных составляющих сердца. Поэтому стоит все органы держать в порядке и оберегать их по мере возможности.
Даже если человек полностью ведет правильный образ жизни, соблюдает все рекомендации, регулирует время работы и отдыха, избегает стрессовых ситуаций, он не сможет избежать врожденных блокад. Они, как правило, не отражаются на жизни человека и не несут никакого дискомфорта.
Диагностика патологий атриовентрикулярного узла
Чтобы диагностировать патологию АВ-узла, врач учитывает симптомы, историю болезни и проводит физическое обследование. Также он может спросить о наличии факторов риска, которые нередко провоцируют развитие болезни. Это может быть другая патология сердца или проблема со щитовидной железой. При необходимости выполняются тесты, направленные на исследование сердца. Чаще всего используется:
- Электрокардиограмма (ЭКГ). Во время ЭКГ датчики (электроды), которые будут определять электрическую активность сердца, прикрепляются к груди и иногда к конечностям. ЭКГ измеряет время и продолжительность каждой электрической фазы сердцебиения.
- Холтеровский мониторинг. Это портативное устройство ЭКГ, которое можно носить в течение дня или более для записи активности сердца во время обыденных дел человека.
- Мониторинг событий. Для спорадических эпизодов заболевания нужно держать портативное устройство ЭКГ в пределах доступности, чтобы в случае появления приступа прикрепить его к своему телу и нажать на кнопку записывающего устройства. Это позволит врачу проверить сердечный ритм во время эпизода нарушения ритма.
- ЭхоКГ. В ходе использования этого неинвазивного исследования ручное устройство (преобразователь) размещается на груди. Посредством использования звуковых волн, создаются изображения, по которым изучаются размеры, структура и движения сердца.
- Имплантируемый рекордер. Прибор обнаруживает неправильные ритмы сердца, для чего его имплантируют под кожу в области грудной клетки.
Если врач не определит признаки аритмии во время этих исследований, могут быть задействованы другие методы диагностики:
- Стресс тест. У некоторых людей аномальный ритм вызывается или прогрессирует под действием стресса или физических нагрузок. Во время стресс-теста предлагается делать упражнение на беговой дорожке или на стационарном велосипеде, пока сердечная деятельность будет находиться в норме. Если врачи во время оценки определили вероятность развития аритмии из-за болезни коронарной артерии, но при этом больной испытывает трудности с тренировкой, тогда может быть использовано лекарство, стимулирующее сердечную деятельность таким образом, что это похоже на физические упражнения.
- Тест на наклонном столе. Врач может порекомендовать этот тест, если у больного были обморочные состояния. Сердечный ритм и артериальное давление измеряются, когда человек лежит на столе. Затем стол наклоняется, как будто он встает. Врач наблюдает, как сердце и нервная система реагируют на изменение расположения тела.
- Электрофизиологическое тестирование и картирование. При этом исследовании врач проводит тонкие трубки (катетеры) через кровеносные сосуды в различные места сердца. Находясь в сердечных камерах электроды могут отображать распространение электрических импульсов по проводящей системе сердца.
При необходимости кардиолог может использовать электроды, чтобы стимулировать сердце биться в таком темпе, чтобы вызвать или остановить аритмию. Это позволяет определить локализацию аритмической активности и то, что ее вызывает.
Видео: Проводящая система сердца (ПСС)
4.75 avg. rating (93% score) — 4 votes — оценок
Причины заболеваний
Причины заболеваний сердца могут быть разными. Мы иногда можем даже не знать, что являемся носителем какой-либо патологии. Различают такие причины патологии:
- приобретенные или врожденные пороки сердца;
- хирургические последствия, травмы;
- осложнения после болезней;
- нарушение нервной системы;
- заболевания путей дыхательной системы;
- заболевания щитовидной железы, сахарный диабет, анемия;
- побочные эффекты от медикаментозных препаратов;
- алкоголь и курение;
- блокады, возникшие без видимой причины.
У людей есть возможность решать такие проблемы медикаментозным и хирургическим способом.
Медикаментозное лечение предусматривает прием витаминов и препаратов, соблюдение диеты (увеличение порции приема свежих овощей и фруктов, отказ от слишком жирной и сладкой еды). Хирургическое применяют, когда медикаментозное лечение не действует. К примеру, человек часто теряет сознание или заболевание переходит в злокачественную форму. В таких случаях возможна установка кардиостимулятора. После чего такие люди должны быть под постоянным присмотром специалистов.
Профилактика заболеваний
В настоящее время каждый человек имеет какие-то проблемы со здоровьем. Это могут быть приобретенные заболевания или врожденные. К сожалению, не каждый человек сможет себе позволить регулярное лечение или оздоровительные мероприятия. Но это не означает, что нужно смириться с проблемами здоровья. Специалисты рекомендуют соблюдать некоторые правила, которые эффективны и нужны для того, чтобы предотвратить нарушение в работе этих органов. С помощью них можно не только поддерживать уровень здоровья, снизить риск появления новых, но также облегчить форму уже имеющихся заболеваний. К таким правилам относятся:
- правильный режим дня;
- рациональное питание;
- отказ от вредных привычек;
- избегание стрессовых ситуаций;
- своевременное обращение к специалистам.
Выполнять такие правила не составит труда, но зато результат не заставит себя ждать. Самое главное, следить за систематичностью выполнения и научиться получать от них удовольствие.
Так мы узнали, где расположен синусно-предсердный узел, за что он отвечает, и как сохранить стабильную работу сердца долгие годы. Берегите себя, не болейте! А главное, следите за состоянием своего здоровья.